Conjutivitis bacteriana
| ||||||
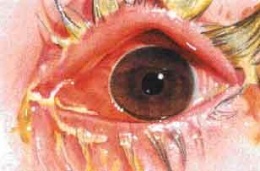
Conjuntivitis bacteriana. Es una entidad clínica caracterizada por hiperemia conjuntival de inicio unilateral rápido, acompañada de edema palpebral y descarga mucopurulenta. El segundo ojo se afecta típicamente de 1 a 2 días. La incidencia de la conjuntivitis bacteriana es muy difícil de determinar ya que la mayor parte de los pacientes se tratan empíricamente sin realizar cultivos.
La película lagrimal ejerce normalmente un papel protector de la conjuntiva mediante barrido mecánico de partículas y microorganismos, además de poseer inmunoglobulina A, factores del complemento, lisozima, B-lisina y lactoferrina. En el 90% de sujetos sanos es posible aislar un microorganismo y en el 35%, dos microorganismos. La flora normal en sujetos sanos se compone generalmente de Staphilococcus epidermidis (60%), seguido de Difteroides (35%) y finalmente de Propionibacterium acnes.
Sumario
Etiología
La disrupción de los mecanismos de defensa predispone al desarrollo de la conjuntivitis bacteriana. Así mismo, la inflamación conjuntival secundaria a alteraciones sistémicas, como el pénfigo, el síndrome de Stevens-Johnson y la conjuntivitis atópica, altera la flora bacteriana normal. Frecuentemente, la conjuntivitis bacteriana es causada por inoculación directa de una fuente exógena. También puede resultar de la invasión y proliferación de microorganismos endógenos posterior a una infección sistémica. Los estados de inmunodepresión contribuyen a la patogenia de la infección.
Cuadro clínico
Secreción mucopurulenta
Posterior a la invasión bacteriana, se da una respuesta de polimorfonucleares con descarga serosa escasa que posteriormente se vuelve mucoide y luego mucopuruenta o purulenta. Los microorganismos que más comúnmente causan descarga purulenta son gonococo y meningococo.
Membranas y pseudomembranas
Una membrana se forma por coagulación de epitelio conjuntival. Cuando se intenta desprender esta membrana, se provoca sangrado. Existe una pseudomembrana que es el resultado de la coagulación del exudado sin inclusión del epitelio; cuando se desprende, no existe sangrado. Los microorganismos que más comúnmente causan membranas y pseudomembranas son el Clostridium diphteriae y Streptococcus pyogenes. Las membranas dejan como secuela simbléfaron.
Papilas y folículos
La papila es una elevación pequeña, hexagonal, hiperémica y opaca con un centro vascular. Es más frecuente encontrarla en la conjuntiva palpebral que en la bulbar y es signo de inflamación inespecífica. Se observa comúnmente en la conjuntivitis bacteriana.
Un folículo es una elevación lisa, translúcida y sin un centro vascular. Tiene significado clínico si se encuentra en los 2 tercios inferiores del párpado superior o en la conjuntiva tarsal inferior. Aunque los folículos son típicos de las conjuntivitis virales y por Clamidias, se observan también en la conjuntivitis por Moraxella y se han reportado en la conjuntivitis por Neisseria meningitidis.
Clasificación
Las conjuntivitis bacterianas se clasifican de acuerdo con:
- La duración de la enfermedad en hiperaguda, aguda y crónica.
- El tipo de exudado en purulentas y mucopurulentas.
- La presencia de membranas y granulomas.
Conjuntivitis hiperaguda
Se trata de una entidad rápidamente progresiva, caracterizada por edema, hiperemia conjuntival marcada, quemosis y descarga purulenta abundante. Al inicio es unilateral y posteriormente se vuelve bilateral. Puede haber una membrana o pseudomembrana acompañada de adenopatía preauricular. El patógeno que más comúnmente causa conjuntivitis hiperaguda purulenta es Neisseria gonorrhoeae seguido de Neisseria meningitidis.
En adultos, la infección por N. gonorrhoeae puede estar asociada con infección genital. El periodo de incubación varía desde unas horas hasta 3 días. La conjuntivitis neonatal por N.gonorrhoeae se adquiere durante el parto de una madre con la infección genital. La incidencia de la conjuntivitis neonatal por N. gonorrhoeae es del 0.04%. Inicia entre los 2 y 4 días posteriores al nacimiento y si no se da tratamiento puede haber ulceración y perforación cornea.
La infección conjuntival por N. meningitidis se adquiere frecuentemente por diseminación hematógena. Sin embargo, se puede adquirir por inoculación indirecta siendo la conjuntiva, además del tracto respiratorio superior, una de las vías de entrada para la meningococcemia y meningitis; la quinta parte de los pacientes con conjuntivitis exógena por N. meningitidis desarrollan enfermedad meningo-cóccica sistémica.
En la infección por Neisseria, puede haber involucro de la córnea, presentando infiltrados periféricos y ulceraciones centrales. Aunque menos común también puede presentarse iritis, dacrioadenitis y abscesos en párpados
Diagnóstico
Se realiza clínicamente y se confirma continción de Gram, encontrando diplococos intracelulares Gram negativos con polimorfonucleares. Los gonococos penicilinasa productores oscilan alrededor del 10% de todas las especies.
Tratamiento
La conjuntivitis por N. gonorreae en el adulto se trata con 1 gramo de ceftriaxona IM en dosis única, además de un lavado conjuntival con solución salina. Debido a la frecuente incidencia de coinfección con Clamidia trachomatis, se complementa este tratamiento con la toma vía oral de un 1 gramo de azitromicina o 100 mg de doxiciclina cada 12 hrs durante 7 días. La espectinomicina se usa en mujeres embarazadas infectadas por gonococo con historia de alergia a la penicilina. En el recién nacido, la conjuntivitis por N. gonorrhoeae se trata con ceftriaxona 25-50 mg/kg IV o IM en dosis única, seguida de irrigación con solución salina de la conjuntiva.
La conjuntivitis por N. meningitidis se trata con 300,000 UI/kg de penicilina IV por día. Es necesario dar tratamiento a los contactos con rifampicina 600 mg cada 12 hrs por 2 días en adultos y 10 mg/kg en niños.
Fuentes
- Hutnik C, Mohammad-Shahi MH. Bacterial conjunctivitis. Clin Ophthalmol. 2010 Dic 6;4:1451-7. PubMed PMID: 21188158
- Rietveld RP, van Weert HC, ter Riet G, Bindels PJ. Diagnostic impact of signs and symptoms in acute infectious conjunctivitis: systematic literature search. BMJ. 2003 Oct 4;327(7418):789. PubMed PMID.
- Sheikh A, Hurwitz B. Antibiotics versus placebo for acute bacterial conjunctivitis. Cochrane Database Syst Rev. 2006 Apr 19;(2):CD001211. PubMed. PMID.
- Sheikh A, Hurwitz B. Topical antibiotics for acute bacterial conjunctivitis: a systematic review. Br J Gen Pract. 2001 Jun;51(467): 473-7. PubMed. PMID: 11407054