Piodermitis
Las bacterias pueden infectar la piel y sus anexos cutáneos y cuando las involucradas son Estafilococos ó Estreptococos se denominan piodermitis.
| ||||||||
Sumario
Piodermitis
Las piodermitis son aquellas enfermedades cutáneas causadas por micro organismos piógenos, aislados o en diversas combinaciones, siendo las infecciones por estafilococos y estreptococos la inmensa mayoría de las afecciones bacterianas de la piel observadas en la práctica médica diaria.
Son infecciones primarias cuando aparecen sobre piel sana . Son secundarias cuando lo hacen sobre una dermatosis preexistente.
En la patogénesis de las infecciones cutáneas se plantean tres elementos fundamentales:
- Propiedades patógenas del microorganismo: capacidad de producir toxinas o enzimas líticas, factores que le confieren habilidad para inducir cambios patológicos.
- Vía de entrada: pueden ser variadas siendo las fuentes más usuales las soluciones de continuidad (por lesiones evidentes o por ruptura inaparente
de la epidermis) y el rascado crónico.
- Respuesta del huésped: depende de la actividad de los mecanismos de fagocitosis, estado nutricional del paciente, cantidad del inóculo y puerta de entrada, patogenicidad del microorganismo.
Factores que favorecen la piodermitis
Los factores que favorecen la aparición de las piodermitis pueden ser locales y generales:
- Locales: sudoración profusa, traumatismos, insuficiencia venosa de miembros inferiores, capilaritis, etc.
- Generales: Hipogammaglobulinemias, diabetes mellitus, hepatopatías, condiciones debilitantes, inmunosupresión, etc.
- Otros: Portadores sintomáticos o asintomáticos que vivan permanentemente con el paciente (convivientes de primer orden).
Clasificacion de las piodermitis
- Primarias:
- Foliculares:
- Superficiales: Impétigo de Bockhart.
- Profundas: Foliculitis de la barba, furúnculo, ántrax, foliculitis hipertrófica de la nuca, foliculitis decalvante.
- Extrafoliculares:
- Superficiales: Impétigo contagioso.
- Profundas: Hidrosadenitis, perionixis piógena o paroniquia, ectima.
- Foliculares:
- Secundarias a otras dermatosis:
- Dermatitis atópica.
- Dermatitis de contacto.
- Escabiosis
- Pediculosis
- Micosis superficiales
- Virosis cutáneas
- Picaduras de insectos, etc.
Criterios diagnósticos y terapéuticos
Sospecha clínica:
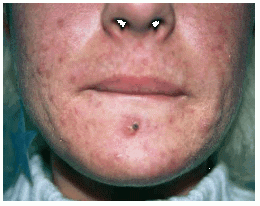
- Impétigo de Bockhart: presencia de lesiones pustulosas centradas por un pelo, agrupadas en placas, evolucionan por brotes y localizadas en barba, muslos y pubis.
- Foliculitis de la barba: afección casi privativa del sexo masculino, de evolución crónica, con lesiones inflamatorias, papulopustulosas o pustulosas localizadas en folículos pilosos de la región de la barba y bigote.
- Furúnculo: presencia de lesiones pustulosas con base eritematosa, de localización folicular, centro necrótico, compromiso del TCS, necrosis, dolor, localizadas en cualquier zona de la piel donde existan folículos pilosos.
- Ántrax: reunión de forúnculos, que produce placa extensa con múltiples abscesos y salida de pus por varios focos (signo de la espumadera). Toma del estado general.
- Hidrosadenitis: lesiones nodulares que se abscedan y pueden localizarse fundamentalmente en axilas, y también en pubis, región inguinal.
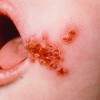
- Ectima: lesiones pustulo-costrosas y ulcero-costrosas, profundas, fundamentalmente localizadas en miembros inferiores, de evolución crónica.
- Piodermitis secundarias a otras dermatosis.
Diagnóstico
- Por sospecha clínica
- Por microbiología: Exámenes bacteriológicos de las lesiones cutáneas, exudado nasal, exudado faríngeo y exudado vaginal, TASO, VDRL, VIH.
- Por laboratorio clínico: Hemoglobina, hematocrito, leucograma con diferencial, eritrosedimen-tación, conteo de plaquetas, glicemia, creatinina, urea, uratos, TGO, TGP, FAL, lipidograma, bilirrubina.
- Por Alergología: Realización de pruebas demoradas.
- Por Inmunología: Inmunoglobulinas séricas (IgA, IgA e IgM).
- Proteínas complemento séricas (C 3, C4).
- Función fagocítica.
Conducta terapéutica
Medidas Generales
- Limpieza de la zona afectada con soluciones antisépticas.
- Drenar el pus cuando sea necesario.
- Corregir y/o tratar desórdenes endocrino-metabólicos y otros que constituyan factores predisponentes si existieran.
- Si se confirma que algún convivente es portador asintomático o no del germen patógeno, se deberá realizar tratamiento adecuado a los mismos.
Tratamiento tópico
- Fomentos antisépticos: Permanganato de potasio 1 x 20 000, solución de acriflavina 1 x 5 000, solución de sulfato de cobre.
- Cremas antibióticas: Gentamicina, ácido fusídico, mupirocina.
- Tratamiento sistémico.
Referencias bibliográficas
- Lazaro P. Enfermedades cutáneas de origen bacteriano. En: Dermatología Pablo Lázaro Ochaita. 3ª Ed. Madrid: Ed. Meditécnica S.A. 2003:129-152.
- Swartz MN, Weinberg AN. Consideraciones generales de las enfermedades bacterianas. En: Fitzpatrick. Dermatología en Medicina General. 5ª Ed. Buenos Aires: Editorial Médica Panamericana 2001:2297-2311.
- Sandhu K, Kanwar AJ. Generalized bullous impetigo in a neonate. Pediatric Dermatol. 2004; 21667-9.