Biopsia hepática
| ||||||
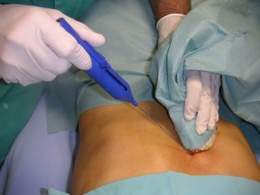
La biopsia hepática. Consiste en la obtención de una muestra de tejido hepático para su posterior estudio al microscopio. Se realiza una punción en el hígado con una aguja que obtiene por aspiración o por corte un pequeño fragmento de hígado. Es importante tener en cuenta que realizar una biopsia hepática no significa que el paciente tenga cáncer.
Sumario
Nombres alternativos
Biopsia de hígado; Biopsia percutánea
Técnicas
Existen cuatro formas de realizar una biopsia hepática:
- Biopsia hepática percutánea a ciegas. Es la técnica más habitual. Tras realizar una ecografía abdominal para identificar el hígado y descartar la existencia de lesiones intrahepáticas que contraindiquen esta técnica (lesiones vasculares, etc.), se realiza la punción a nivel de octavo o noveno espacio intercostal derecho de la línea axilar media.
- Biopsia hepática percutánea bajo control radiológico (ecografía o TAC). En esta situación la punción se realiza bajo control continuo radiológico (principalmente de ecografía) que guía la aguja en el momento de la punción. Esta técnica permite dirigir la biopsia y tiene su principal indicación cuando se intenta puncionar una lesión intrahepática, cuando el tamaño del hígado es menor de lo habitual o cuando existen zonas intrahepáticas que no deben puncionarse (hemangiomas, vesícula intrahepática, interposición intestinal, etc.).
- Biopsia hepática por laparoscopia. La laparoscopia permite, a diferencia de las técnicas anteriores, visualizar directamente el hígado y realizar un control hemostático directo en caso de hemorragia.
- Biopsia hepática vía transyugular. Es posible acceder al hígado a través de la vena yugular. Tras introducir un catéter por este acceso venoso, se alcanza la vena hepática derecha, que puede ser puncionada para obtener una muestra de tejido hepático. Aunque la rentabilidad de esta técnica es menor, se considera apropiada cuando la coagulación está alterada y, por tanto, existe un riesgo elevado de hemorragia.
Motivos
Las indicaciones de la biopsia hepática son variadas. Sin embargo, las más frecuentes suelen ser:
- Conocer el grado de lesión de una enfermedad hepática crónica conocida. Por ejemplo, determinar el grado de inflamación en un paciente con hepatitis viral o hepatitis alcohólica.
- Intentar establecer el diagnóstico en un paciente con alteración bioquímica crónica de las pruebas hepáticas y cuyo diagnóstico no se ha conseguido mediante otros estudios analíticos, radiológicos y/o endoscópicos.
- Conocer la naturaleza de una lesión intrahepática, no definida con otros estudios.
Otros motivos, aunque menos frecuentes, son: estudio de un paciente con fiebre de origen desconocido; valoración del grado de lesión hepática inducida por fármacos; cuantificar la concentración hepática de hierro y/o cobre; y descartar un proceso infiltrativo en el estudio de una hepatomegalia.
Preparación
Antes de la realización de una biopsia hepática, se le realizará al paciente un control analítico que debe incluir un hemograma y un estudio de coagulación para disminuir el riesgo de hemorragia. El día de la prueba el paciente debe permanecer en ayunas. Asimismo, si está en tratamiento con antiagregantes, anticoagulantes o antiinflamatorios, debe suspenderlos unos días antes de la realización de la biopsia. También deberá realizarse una ecografía, sobre todo si se plantea llevar a cabo una punción a ciegas. El objetivo es descartar lesiones que contraindiquen esta técnica y marcar el punto más adecuado para la realización de la punción. Además indicará la profundidad y la dirección que debe seguir la aguja.
Realización
Habitualmente, la biopsia hepática se realiza bajo régimen de ingreso de 24 horas. Tras la biopsia percutánea, con o sin control radiológico, se limpia la piel con una solución yodada antiséptica y se administra un anestésico local. Cuando se ha conseguido el efecto anestésico, y para evitar lesiones en el hígado, el paciente debe aguantar la respiración mientras se realiza la punción.
Cuidados
Tras la realización de la biopsia hepática, el paciente deberá permanecer tumbado, en reposo y apoyado sobre la zona de la biopsia para hacer compresión local durante las 4 ó 6 primeras horas, que son las de mayor riesgo de sangrado. Durante estas horas debe controlarse periódicamente la tensión arterial y la frecuencia cardíaca. Pasadas estas primeras horas, el paciente debe permanecer en cama hasta completar 24 horas. Entonces puede ser dado de alta y realizar vida normal.
Riesgos
La biopsia hepática, a pesar de ser una buena técnica de realización, conlleva el riesgo de presentar complicaciones. Estas van desde dolor en la zona de biopsia a complicaciones más graves como hemorragia o perforación de una víscera hueca. Las complicaciones menores incluyen el dolor y el síncope vasovagal. Son las más frecuentes y fácilmente controlables. Las complicaciones mayores son menos frecuentes e incluyen:
- Hemorragia. Es la complicación grave más frecuente, y oscila entre el 1,7% y el 0,062%.
- Punción de otros órganos. Es la segunda complicación en orden de frecuencia. La punción del pulmón, que se manifiesta por un neumotórax, ocurre con una frecuencia entre 0,55% y 0,35%. Se ha descrito también la punción de otros órganos como riñón, colon y, excepcionalmente, páncreas, glándulas suprarrenales e intestino delgado. La mayoría de las punciones de estos órganos son completamente asintomáticas.
- Peritonitis biliar. Su frecuencia es de 0,22% y se debe a la punción de un conducto biliar intrahepático, de la vía biliar extrahepática o de la vesícula biliar.
- Fístulas arteriovenosas. Se producen cuando la punción alcanza ramas de arterias hepáticas y venosas. Suelen ser asintomáticas y tienden a cerrarse con el tiempo.
- Infección. La bacteriemia secundaria es relativamente frecuente, sobre todo en pacientes con colangitis. Es menos habitual la aparición de una sepsis.
- Diseminación tumoral. Muy poco frecuente, y siempre secundaria a la punción de procesos tumorales.
Fuentes
- La Enciclopedia Médica Medlineplus artículo Biopsia hepática consultado el 15 de septiembre del 2011
- Hepatitis artículo Biopsia hepática consultado el 15 de septiembre del 2011
- Área de salud artículo Biopsia hepática onsultado el 15 de septiembre del 2011