Síndrome isquémico Ocular
Síndrome isquémico ocular: Es caracterizado por síntomas y signos oculares secundarios a la estenosis severa y prolongada ipsilateral de la arteria carótida interna extracraneal o de la arteria carótida común, ocasionalmente, se ha asociado a la oclusión de la arteria oftálmica.
En general, se considera un diagnóstico poco usual y constituye la tercera causa más común de glaucoma neovascular con pobre pronóstico visual. Hallazgos oculares incluyen disminución progresiva de la visión, inflamación del segmento anterior, neovascularización del iris y del ángulo iridocorneal, glaucoma neovascular y retinopatía por hipoperfusión periférica. Describimos un paciente con severa estenosis carotídea ipsilateral y disminución progresiva de la visión por la isquemia ocular. Se realiza una revisión sobre el manejo de esta condición tan controversial.
Sumario
Origen
El síndrome de isquemia ocular se origina, en la mayoría de las ocasiones, por una estenosis de la arteria carotídea, por lo que si se sospecha que estamos ante esta patología, debemos realizar un estudio sistémico del paciente. También nos debe hacer sospechar que estamos ante un SIO, el hallazgo de una isquemia unilateral de retina.
Se han encontrado asociaciones con diversas enfermedades, principalmente con la diabetes. En este caso, el paciente presentaba una papilopatía diabética, lo que nos indica que existe alteración del flujo sanguíneo también a este nivel secundaria a una disminución de flujo a nivel carotídeo.
La angiografía fluoresceínica es característica y nos va a ayudar en el diagnóstico diferencial con otras patologías como la oclusión no isquémica de la vena central de la retina, en esta última la perfusión de la arteria retiniana es normal y en el SIO existe un aumento del tránsito arteriovenoso.
Como se produce
El síndrome isquémico ocular (SIO) se produce cuando la obstrucción arterial del sistema carotídeo o raramente, de la arteria oftálmica, es del 90 % o más reduciendo significativamente el flujo sanguíneo arterial en estos vasos. La etiología responsable más común es la estenosis debida a la aterosclerosis pero el SIO también se ha descrito en aneurismas disecantes de la carótida, en las vasculitis como la arteritis de células gigantes e hipotéticamente, otras enfermedades inflamatorias, enfermedad de Behcet o los traumatismos pueden ser responsables de estas obstrucciones.
Generalmente se presenta en individuos del sexo masculino con más de 50 años de edad, asociándose frecuentemente a alteraciones sistémicas severas y alta tasa de mortalidad, es bilateral en el 20 % de los casos.1 Se manifiesta por pérdida de la visión que suele ocurrir de forma subaguda, durante un período de semanas aunque en ocasiones puede ser súbita, también puede recogerse el antecedente de amaurosis fugax, los pacientes refieren un dolor sordo y constante localizado a nivel ocular (angina ocular) o en la región orbitaria que se irradia anteriormente.
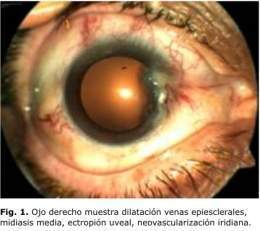
Las alteraciones del segmento anterior que se describen, en orden de importancia son: neovascularización de iris y ángulo asociada o no a hipertensión ocular (HTO) en dependencia de la existencia o no de una afectación concomitante de la perfusión ciliar, edema corneal, células y turbidez del acuoso o flare en cámara anterior, pupila en midriasis media, catarata y dilatación de venas epiesclerales.
Las manifestaciones en el segmento posterior incluyen la presencia de hemorragias intrarretinianas redondeadas que se localizan fundamentalmente en la periferia media, dilatación venosa sin tortuosidad y estrechamiento arteriolar, microaneurismas, neovascularización del disco (NVD) y más raramente de la retina (NVE), otras manifestaciones incluyen la presencia de manchas algodonosas, mancha rojo cereza, pulsación espontánea de las arteriolas retinianas, hemorragia vítrea, émbolo de colesterol, edema macular y neuropatía óptica isquémica.
La angiofluoresceinografía intravenosa del ojo afectado muestra enlentecimiento o retardo del llenado coroideo, retardo del llene arterial, lento tránsito arteriovenoso y tinción tardía de vasos retinales.
El síndrome isquémico ocular puede asociarse con síntomas neurológicos focales transitorios hemisféricos, accidentes vasculares encefálicos o con manifestaciones generalizadas de hipoperfusión cerebral, pero puede presentarse también como la única manifestación de una enfermedad oclusiva carotídea. Como el SIO está asociado a estenosis severa carotídea el mejor manejo de estos pacientes es reestablecer la circulación arterial.
Síntomas y signos
Las personas con el síndrome de isquemia ocular son por lo general entre las edades de 50 y 80, el doble de hombres que de mujeres se ven afectadas. Más de 90% de los que presentan con la condición tienen pérdida de la visión. Los pacientes pueden informar de un sordo, que irradia dolor sobre el ojo y la ceja. Las personas con síndrome isquémico ocular también puede presentar con antecedentes de otras enfermedades sistémicas como la hipertensión arterial, diabetes mellitus, enfermedad arterial coronaria, ictus previo, y la hemodiálisis.
La condición se presenta con la pérdida de visión secundaria a la hipoperfusión de las estructuras del ojo. El paciente se presenta con dolor intratable o angina ocular. En el examen dilatado, se puede borra hemorragias retinianas con venas retinianas dilatadas y cuentas. Se disminuye la presión de perfusión ocular.
Las capas de la córnea muestran edema y estrías. Hay uveítis anterior moderada. Una mancha de color rojo cereza en la mácula puede verse, junto con manchas algodonosas en otros lugares, debido a hemorragias retinianas la capa de fibras nerviosas. Las arterias retinianas pueden mostrar pulsaciones espontáneas.
Diagnóstico diferencial
Oclusión de la vena central de la retina La retinopatía diabética: La presencia de hemorragias de la retina, especialmente en aquellos que tienen diabetes, también puede ser causada por la retinopatía diabética. Dado el carácter bilateral de la retinopatía diabética, sin embargo, se debe sospechar el síndrome de isquemia ocular cuando la isquemia retinal es unilateral.
Tratamiento y la gestión
Determinación rápida de la causa puede conducir a medidas urgentes para salvar el ojo y la vida de la paciente. Alta sospecha clínica, se debe mantener para la pérdida de la visión dolor en pacientes con aterosclerosis, trombosis venosa profunda, la fibrilación auricular, tromboembolismo pulmonar u otros episodios embólicos previos. Los causados por una embolia arteria carótida o la oclusión tienen el potencial para un mayor derrame cerebral por el desprendimiento de émbolos y la migración a un extremo de la arteria del cerebro. Por lo tanto, las medidas adecuadas para evitar que tal eventualidad es necesario tomar.
Oclusión arterial retiniano es una emergencia oftalmológica, y el tratamiento inmediato es esencial. Retina completamente anóxica de modelos animales causa daños irreversibles en unos 90 minutos. Métodos no específicos para aumentar el flujo de sangre y desalojar émbolos incluyen masaje digital, 500 mg IV acetazolamida y 100 mg de metilprednisolona IV. Las medidas adicionales incluyen paracentesis de humor acuoso para disminuir la PIO aguda. Una ESR debe establecerse para detectar posibles arteritis de células gigantes. La mejoría puede ser determinada por la agudeza visual, las pruebas de campo visual, y por el examen oftalmoscópico.
En una etapa posterior, la fotocoagulación pan-retina con un láser de argón parece ser eficaz en la reducción de los componentes neovasculares y sus secuela.
Complicaciones
Carótidas Si los resultados de la enfermedad oclusiva de oclusión de la arteria oftálmica isquemia ocular en general puede resultar en la neovascularización retinal, mostrar neovascularización las células e llamarada, necrosis iris y catarata. Este trastorno conduce a la neovascularización en diversos tejidos del ojo debido a la isquemia.
La presión del ojo puede llegar a ser alta debido a glaucoma neovascular asociada. La neuropatía óptica isquémica puede llegar a ocurrir.
Conclusiones
El síndrome isquémico ocular es resultado de una hipoperfusión crónica de todo el suministro arterial ocular. La evaluación ultrasonográfica del sistema carotídeo típicamente demuestra una obstrucción del 90 % o más de la arteria carótida interna ipsilateral o de la arteria carótida común, menos frecuentemente, este síndrome se desarrolla en pacientes con obstrucción de la arteria oftálmica y su etiología suele ser de naturaleza aterosclerótica.
Su diagnóstico puede pasar por alto por lo que requiere un alto índice de sospecha y el empleo de los medios auxiliares (imágenes) apropiados así como la interacción con otras especialidades médicas para ofrecer el mejor tratamiento a estos pacientes.
La endarterectomía parece ser el tratamiento definitivo del SIO al tratar la enfermedad obstructiva carotídea responsable del mismo pero, desafortunadamente, es infectiva cuando hay un 100 % de obstrucción, lo cual ocurre muy a menudo en estos pacientes, por lo que su indicación queda reducida, entre otros factores, a un número limitado de pacientes además de que, la obtención de buenos resultados visuales son generalmente anecdóticos y en ocasiones se produce un empeoramiento de la condición ocular por lo que su manejo mantiene su carácter desafiante y controversial.