Foliculogénesis
| ||||||
La Foliculogénesis es la formación y maduración de los folículos ováricos, a partir del folículo primordial hasta períodos intermedios o finales. De acuerdo a la etapa de desarrollo, se distinguen distintos tipos de folículos.
Sumario
Características
En la biología, la foliculogénesis es la maduración del folículo ovárico, una cáscara denso-llena de células somáticas que contiene un ovocito inmaduro. Foliculogénesis describe la progresión de una serie de pequeños folículos primordiales en grandes folículos preovulatorios que entran en el ciclo menstrual.
Contrariamente a la espermatogénesis masculina, que puede durar indefinidamente, foliculogénesis termina cuando el resto de los folículos en los ovarios son incapaces de responder a las señales hormonales que previamente algunos folículos reclutados para madurar. Esta reducción en el suministro de folículo señala el comienzo de la [menopausia].
La función principal del folículo es el apoyo de ovocitos. Desde el nacimiento, los ovarios de la hembra humana contienen un número de inmaduros folículos primordiales. Estos folículos contienen cada uno un ovocito primario de manera similar inmaduro. Después de la pubertad y el inicio de la primera menstruación, un embrague de folículos comienza foliculogénesis, entrando en un patrón de crecimiento que acabará en la muerte o en la ovulación. Durante el desarrollo folicular post-pubescente, y en el transcurso de aproximadamente un año, folículos primordiales que han comenzado el desarrollo sufren una serie de cambios críticos en carácter, tanto histológicamente y hormonalmente. Dos tercios de la manera a través de este proceso, los folículos han hecho la transición a la educación terciaria o antral folículos. En esta etapa de desarrollo, se vuelven dependientes de hormonas que emanan del cuerpo del huésped, causando un aumento sustancial en su tasa de crecimiento.
Con un poco más de diez días hasta el final del período de desarrollo folicular, la mayor parte del grupo original de los folículos han muerto. La cohorte restante de los folículos entrar en el ciclo menstrual, que compiten entre sí hasta que sólo un folículo se deja. Este folículo restante, a finales del folículo terciario o pre-ovulatoria, rupturas y descarga el ovocito, poniendo fin a la foliculogénesis.
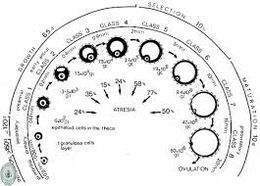
Etapas de la foliculogénesis
Los folículos conforme se van desarrollando van teniendo diferentes características y por lo tanto diferentes nombres, los cuales son:
- El folículo primordia: l está compuesto de un ovocito cuyo crecimiento ha sido interrumpido antes del nacimiento y está rodeado por una sola capa de células foliculares aplanadas. Este folículo se forma durante la vida fetal; el desarrollo del folículo primordial hasta llegar a folículo primario está regido por factores de crecimiento, una característica importante es que su crecimiento es independiente de gonadotropinas.
- Folículo primario: El desarrollo de este folículo es independiente de gonadotropinas y de igual forma que el primordial, su crecimiento está regido por factores de crecimiento. En el folículo primario aparece una membrana traslúcida y acelular entre el ovocito y las células foliculares que lo envuelven, que recibe el nombre de zona pelúcida. Las células foliculares reciben el nombre de céllas de la grtanulosa; estas proliferan, se vuelven de aplanadas a cuboidales y forman de una a dos capas celulares. El folículo se empieza a rodear de células derivadas del tejido conjuntivo ovárico denominada inicialmente teca folicular, más tarde se diferencia en dos capas: una teca interna muy vascularizada y glandular, y una externa mas parecida al tejido conjuntivo, llamada teca externa.
Poco antes de la pubertad, el organismo inicia la secreción de gonadotropinas hipofisiarias, por lo tanto, conforme va creciendo el folículo requiere de la acción de FSH sobre las células de la granulosa, que expresan receptores de membrana para FSH; éstas células al ser estimuladas por esta gonadotropina producen estrógenos.
- Folículo secundario: Un aspecto importante que caracteriza a este folículo es la presencia de un antro, que es una cavidad llena de líquido denominado "líquido folicular". El aumento del tamaño del folículo, es debido a la proliferación de las células de la granulosa. Debido al estímulo de las hormonas hipofisiarias los folículos secundarios producen importantes cantidades de hormonas esteroideas. Las células de la teca interna poseen receptores para LH, así produciendo andrógemos que atraviesan la membrana granulosa hasta llegar a las células de la granulosa; la FSH en las células de la granulosa induce la síntesis de la enzima aromatasa, que se encarga de convertir los andrógenos procedentes de la teca en estradiol, además, el estradiol estimula la síntesis de receptores de LH en las células de la granulosa.
- Folículo terciario: El folículo terciario tambiién llamado folículo de Graaf es más grande que un secundario, por lo tanto su antro folicular lo es también; el ovocito se localiza en un monticulo de células de la granulosa denominado cúmulo ovígero.
Este folículo es el que ovulará, al ir recibiendo estímulos de gonadotropinas, específicamente la LH. El líquido folicular contiene:
- Complemento de proteínas similar a las que se encuentran en el plasma sanguíneo.
- Enzimas.
- Hormonas disueltas como FSH, LH y esteroides.
- Proteoglucanos. La carga negativa de los proteoglucanos atraen moléculas de agua, por lo tanto, si se aumenta la secreción de estos aumentan el líquiso folicular.
La ovulación y cuerpo lúteo
Al final de la folicular, o proliferativa, fase del decimotercero día del ciclo menstrual, la capa de cúmulo oóforo del folículo preovulatorio desarrollará una abertura, o el estigma, y excretar el ovocito con un complemento de las células del cúmulo en un proceso llamado la ovulación. El ovocito se denomina ahora el óvulo y es competente para someterse a la fertilización. El óvulo viajará ahora por una de las trompas de Falopio para finalmente ser descargado a través de la menstruación, si no es fertilizado por un espermatozoide, o implantados en el útero, si previamente fertilizado. El ovocito plenamente desarrollado es ahora en el orden del ciclo menstrual.
El folículo roto se someterá a una transformación dramática en el cuerpo lúteo, un grupo steroidiogenic de células que mantiene el endometrio del útero por la secreción de grandes cantidades de progesterona y pequeñas cantidades de estrógenos. Estos dos pasos, mientras que no forma parte de la foliculogénesis, se incluyen para completar. Se discuten en su totalidad por sus respectivos artículos, y se colocan en perspectiva por el artículo ciclo menstrual.
Función hormonal
Al igual que con la mayoría de las cosas relacionadas con el sistema reproductivo, foliculogénesis es controlado por el sistema endocrino. Cinco hormonas participan en un intrincado proceso de retroalimentación positiva y negativa para regular la foliculogénesis. Ellos son:
- hormona liberadora de gonadotropina secretada por el hipotálamo.
- dos gonadotropinas:
- hormona estimulante del folículo.
- la hormona luteinizante.
- estrógeno
- progesterona
GnRH estimula la liberación de FSH y LH de la glándula pituitaria anterior que posteriormente tienen un efecto estimulante sobre el crecimiento del folículo. Cuando las células del caso se forman en el folículo terciario aumenta la cantidad de estrógeno bruscamente. En bajas concentraciones, el estrógeno inhibe las gonadotropinas, pero de alta concentración de estrógeno que estimula. Además, como se secreta más estrógeno, más receptores de LH son hechas por las células de la teca, incitar a células de la teca para crear más de andrógenos que se convertirá en estrógeno aguas abajo. Este bucle de retroalimentación positiva hace que la LH a la espiga fuertemente, y es este pico que causa la ovulación.
Después de la ovulación, la LH estimula la formación del cuerpo lúteo. El estrógeno se ha reducido ya a niveles negativos estimuladoras después de la ovulación y por lo tanto sirve para mantener la concentración de FSH y LH. La inhibina, que también es secretada por el cuerpo lúteo, contribuye a la inhibición de FSH. El sistema endocrino coincide con el ciclo menstrual y pasa a través de trece ciclos durante el curso de la foliculogénesis normal. Sin embargo, la señalización de enzima y la expresión coordinada de tiempo específico de los receptores hormonales se asegura de que el crecimiento del folículo no se convierta en desregulada durante estos picos prematuros.