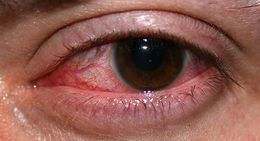
Queratitis supurativa (úlcera corneal)
| ||||||
Queratitis supurativa (úlcera corneal). La úlcera corneal es el proceso de infiltración corneal con pérdida de sustancia, originado por una invasión de microorganismos a la córnea con características biomicroscópicas y cuadro clínico dependiente del germen causal acompañado de síntomas generales.
Se caracteriza por presentar tres períodos en su evolución: infiltración inflamatoria (período de queratitis), supuración (pérdida de tejido por necrosis) y cicatrización. Estas surgen generalmente por complicación infecciosa de lesiones previas del epitelio corneal, por ejemplo: traumáticas, por exposición, neurotróficas, etc. También hay gérmenes que provocan úlceras corneales sin lesión previa.
Las úlceras dejan cicatrices que afectan la agudeza visual y si perforan, pueden provocar endoftalmitis por entrada de gérmenes al ojo, y llegar a la pérdida del globo ocular.
Causas y principales manifestaciones clínicas
Numerosos microorganismos pueden invadir la córnea y dañarla, principalmente las infecciones bacterianas ya sea por grampositivos (Gam+) o gramnegativos (Gram-), micóticas como Candida y virales el más común herpes simple, entre las cuales sobresalen las ocasionadas por gérmenes capaces de producir úlcera en esta, aunque sin afectar el epitelio corneal, por ejemplo: Neisseria meningitidis, Neisseria gonorrhoeae y Corinebacterium diphteriae, en cuyos casos se dificulta el diagnóstico.
Los principales factores endógenos favorecedores de la aparición de las úlceras corneales son los desórdenes palpebrales (entropión, blefaritis y el lagoftalmus), lagrimales (hiposecreción lagrimal y dacriocistitis), conjuntivales (tracoma, penfigoide ocular) y corneales (úlcera herpetica, queratopatia herpetica, anestesia trigeminal), así como los factores sistémicos donde intervienen el alcoholismo, el coma, la diabetes, afecciones inmunes y la desnutrición, entre otros. También, se deben tener en cuenta los factores predisponente en la aparición de esta afección, entre los cuales se destacan: infección crónica de los anejos oculares, enfermedades subyacentes de la córnea (queratitis herpética, queratopatía ampollar, traumatismos), ojo seco, queratopatía neurotrófica por exposición, administración de agentes inmunosupresores tópicos o sistémicos y empleo de lentes de contactos, especialmente uso prolongado de lentes blandas.
La armonía estructural del ojo y sus anejos es indispensable para garantizar una buena salud, por tanto, siempre que haya un factor desencadenante de cualquier trastorno ocular, existe el riesgo de aparición de la úlcera corneal u otra afección de la córnea, lo cual se agrava, si se une a enfermedades sistémicas descompensadas que a su vez repercutirá en el curso y evolución desfavorable de los padecimientos oculares.
Las úlceras corneales de origen bacteriano se caracterizan por ser irregularmente agudas con un exudado mucopurulento grueso, necrosis de licuefacción difusa y aspecto de vidrio esmerilado. Existen gérmenes que generalmente provocan su aparición, tales como: Staphilococcus aureus, Streptococcus pneumoniae, Pseudomonas sp. y Enterobacteriaceae, entre otros. Estas úlceras son muy graves, en este medio cursan con evoluciones tórpidas, no siempre hay respuesta a la terapéutica inicial y evolucionan en más de 21 días. Las complicaciones más frecuentes que aparecen durante su desarrollo son la hipertensión ocular, el descemetocele, la lisis corneal y la perforación. En dependencia de la biomicroscopia del segmento anterior en lámpara de hendidura y tinción con fluoresceína, se puede inferir el diagnóstico clínico y la presencia de uno u otro germen.
- Streptococcus pneumoniae: se asocia a traumatismos oculares. Las manifestaciones clínicas pueden ser precoces e intensas cuando el borde de la úlcera, socavado y cubierto de tejido, sobresale por encima; la reacción en cámara anterior es aguda, hay perforación frecuente, presencia de hipopión, supuración ovalada del estroma blanco amarillento y aumento de opacidad rodeada por córnea relativamente clara.
- Staphilococcus aureus: cursa con úlcera redonda u oval, a veces difusa, microabcesos en estroma anterior que se conectan mediante infiltrados del estroma. Su desarrollo es superior en profundidad. Son frecuentes el hipopión estéril y las placas endoteliales.
- Pseudomonas sp: requieren de lesión corneal previa. Provocan secreción mucopurulenta que se adhiere a la superficie de la úlcera. Se extienden rápidamente, duplican su tamaño en 24 h y producen perforación en 2-5 días. Pueden ser centrales o paracentrales, redondas con aspecto gelatinoso y se desplazan con el movimiento de los párpados. Producen necrosis y densos infiltrados del estroma corneal posterior, placas endoteliales e hipopión. La porción no ulcerada de la córnea presentará aspecto grisáceo epitelial difuso o vidrio deslustrado.
Aunque es rara, la infección por hongos puede tener efectos devastadores, pues causan necrosis del estroma y entran en la cámara anterior por la membrana de Descemet, lo cual es muy difícil de controlar, debido en parte, a la escasa penetración de los agentes antimicóticos. Los hongos más frecuentes son los filamentosos Aspergillus y Candida albicans. La queratitis filamentosa es habitual en áreas agrícolas y está precedida típicamente por un traumatismo ocular, donde interviene materia orgánica (madera o plantas). Estas úlceras se describen como las más graves, puesto que suelen aparecer de manera aislada en dependencia del germen causal.
- Candida albicans provoca queratitis que se desarrolla de forma característica, asociada a una enfermedad corneal preexistente o en un paciente inmunocomprometido. Sus características oculares están dadas por el antecedente de trauma con materia vegetal, lo que da lugar a síntomas como: fotofobia, lagrimeo, blefaroespasmo, disminución de la agudeza visual, inyección cilio conjuntival, quemosis y edema palpebral. En su mayoría son originadas por Candida sp. y el Aspergillus; además, en estadios avanzados pueden llegar a la perforación. Clínicamente se caracterizan por ser elevadas, de superficie irregular y seca con bordes festoneados o plumosos. En algunos casos aparecen surcos parciales o totales, opacidades satélites y placa endotelial, anillo inflamatorio de Wessely, precipitados retroqueráticos e hipopión espeso o denso que no se desplaza a los movimientos oculares.
Por otra parte, las especies de Acanthamoeba son protozoos de vida libre que se encuentran en el aire, el suelo y las aguas dulces o saladas. Existen en forma activa (trofozoíto) y la tente (quiste). La forma quística es altamente resistente y capaz de sobrevivir durante períodos prolongados en condiciones ambientales hostiles (aguas cloradas de las piscinas, agua caliente de las cañerías y temperaturas de subcongelación en los lagos de agua dulce). En condiciones ambientales apropiadas, los quistes se convierten en trofozoítos que producen una serie de enzimas, las cuales ayudan en la penetración y destrucción tisular.
Las úlceras de etiología viral cursan con úlcera lineal, ramificada y dendrítica. Los extremos de las ramificaciones muestran un aspecto tumefacto característico, donde el herpes simple es una de las causas más frecuentes; son enfermedades de fácil diagnóstico y generalmente su evolución es favorable. En este medio, estas son las de mejores resultados en la terapia convencional y en las que, durante su evolución, rara vez aparecen complicaciones.
Complicaciones
Son múltiples las complicaciones que acompañan la evolución de las úlceras corneales y destacan la hipertensión ocular secundaria, el descematocele y la endoftalmitis, a pesar de que sea instaurada una terapéutica precoz y oportuna.
Diagnóstico
- Antes la sospecha de causa infecciosa, el [diagnóstico microbiológico]] se realiza mediante el raspado corneal y el cultivo en úlceras e infiltrados.
- Cuando se usan los lentes de contacto, se debe efectuar cultivo de las fundas del lente y de las soluciones de limpieza; además, si se han recibido los medicamentos oculares, se debe hacer cultivo de cada uno.
Entre las tinciones diagnósticas se encuentran: Gram (levaduras, bacterias), Giemsa (hongos, clamidias, rickettsia y Acanthamoeba), Blanco de calcoflúor (hongos, Acanthamoeba), Naranja de acridina (hongos) entre otros.
Los medios de cultivos son: Agar sangre (bacterias aerobias, hongos saprófitos), Agar chocolate (Haemophilus, neisserias, Moraxella), Agar manitol (Escherichia coli), Agar Sabouraud (hongos) y Tioglicolato (bacterias aerobias y anaerobias).
Fuente
- Causas más frecuentes de consulta oftalmológica. Disponible en:[Scielo. Consultado el 15 de marzo del 2017.
- Úlceras e infecciones corneales. Disponible en:Medlineplus. Consultado el 15 de marzo del 2017.
- Qué causa una úlcera de la córnea?. Disponible en:Aao. Consultado el 15 de marzo del 2017.
- Úlcera corneal, causas, síntomas y tratamiento. Disponible en:Vista Laser. Consultado el 15 de marzo del 2017.