Síndrome de Jacob
Enfermedad de Creutzfeldt-Jakob (ECJ) es una enfermedad neurológica con formas genéticas hereditarias, producidas por una proteína llamada prion (PrP). Si bien los casos hereditarios e infecciosos están perfectamente documentados, la causa de la aparición del prion es desconocida en la mayor parte de los casos informados. Se trata de una enfermedad de naturaleza degenerativa y pronóstico mortal que afecta aproximadamente a una persona por millón
Sumario
Diagnóstico
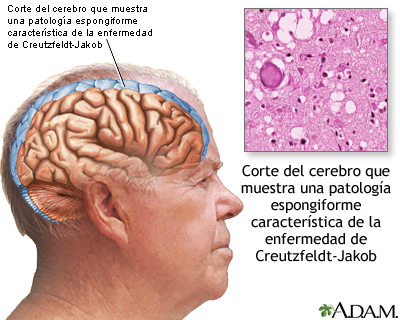
El diagnóstico correcto de la ECJ es muy difícil, porque a menudo los síntomas pueden confundirse con los de otros trastornos neurológicos progresivos tales como el Alzheimer o la enfermedad de Huntington. Sin embargo, la ECJ ocasiona inconfundibles cambios en el tejido cerebral, claramente visibles en la autopsia. También tiende a ocasionar un deterioro más rápido de las capacidades del paciente que la enfermedad de Alzheimer o la mayoría de los demás tipos de demencia.
En la actualidad no hay una prueba diagnóstica certera para la enfermedad de Creutzfeldt-Jakob. Cuando un médico sospecha la presencia de ECJ, la primera preocupación consiste en descartar otras formas tratables de demencia tales como la encefalitis (inflamación del cerebro) o la meningitis crónica, por lo que se requiere la evaluación por un neurólogo calificado. Las pruebas estándar de diagnóstico incluyen una punción espinal para descartar otras causas de demencia y un electroencefalograma (EEG) para registrar el patrón eléctrico del cerebro, que puede ser particularmente valioso ya que muestra un tipo específico de anomalía en la ECJ. La tomografía computarizada de cerebro puede ayudar a descartar la posibilidad de que los síntomas sean el resultado de otros problemas tales como un ataque al corazón o un tumor cerebral. Las exploraciones del cerebro mediante imágenes de resonancia magnética nuclear (RMN) también pueden poner de relieve patrones característicos de degeneración cerebral que ayuden a diagnosticar la ECJ.
La única forma de confirmar un diagnóstico de la ECJ es mediante una biopsia o autopsia cerebral. En una biopsia cerebral, el neurocirujano separa un pequeño trozo de tejido del cerebro del paciente a fin de que pueda examinarlo un neuropatólogo. Este procedimiento puede ser peligroso para el paciente y la operación no siempre obtiene el tejido de la parte afectada del cerebro. Debido a que un diagnóstico correcto de la ECJ no mejora el pronóstico ni las posibilidades de tratamiento, la biopsia cerebral no se aconseja a menos que se necesite para descartar un trastorno tratable. En una autopsia, se examina todo el cerebro después de la muerte.
Causas
La ECJ es causada por una proteína llamada prión. Un prión provoca que las proteínas normales se plieguen de manera anormal. Esto afecta la capacidad de otras proteínas para funcionar. La ECJ es muy poco frecuente. Hay varios tipos. Los tipos clásicos de la ECJ son:
ECJ esporádica
En estos casos, la enfermedad se presenta aun cuando la persona parece estar libre de factores de riesgo asociados, es decir, la etiología es desconocida. Su alcance es mundial, siendo ocasionada a veces por una mutación sin sentido del gen de la proteína priónica (PRNP). Otras veces, el envejecimiento es el único factor de riesgo consistente. Asimismo, se han identificado otras mutaciones que no causan directamente la enfermedad pero vuelven a los individuos más susceptibles de contraer la infección con el prion. Estas últimas mutaciones estarían implicadas parcialmente en la incidencia esporádica de la enfermedad.
Este es el tipo más común de ECJ, manifestándose en, al menos, un 85% de los casos. Sin embargo, no es posible adscribir directamente los casos de ECJ esporádica a los otros dos grupos. La revisión de los hallazgos clínicos en casos de ECJv reveló que estos diferían sustancialmente de los tradicionalmente observados en casos esporádicos.
Forma panencefalopática: La enfermedad de Creutzfeldt-Jakob forma panencefalopática (ECJfp) ocurre principalmente en el Japón y tiene un curso relativamente largo, con síntomas que progresan a menudo por varios años. Como su nombre lo indica, no afecta solamente al cerebro sino a todo el encéfalo.
ECJ hereditaria
Se puede determinar en la historia del paciente algún antecedente familiar de la enfermedad o pruebas positivas de mutación genética asociada con el gen productor del prion causante de la ECJ. En los Estados Unidos, entre el 5 y el 10% de los casos de ECJ son de origen genético y hereditario. En 1950, se reportó y se realizó el seguimiento del primer caso familiar con miembros de tres generaciones probablemente afectados. Asimismo, está documentada la transmisión de varón a varón. En 1979, se estableció que cerca de un 15% de los casos de ECJ son de tipo familiar. En 1981, otro estudio sobre 73 familias determinó un historial consistente con un patrón de herencia autosómica dominante. El fenotipo clínico es semejante al observado en el ECJ esporádico, aunque esta forma suele presentarse a edades más tempranas.
ECJ adquirida
La enfermedad es transmitida por exposición directa al prion, mediante contacto con tejidos cerebrales o del sistema nervioso infectados. Se ha probado el contagio mediante ciertos procedimientos médicos, estando también expuestos los veterinarios que han tenido contacto con vacas u ovinos enfermos, personal de la industria de la carne, etc. Sin embargo, no hay pruebas de que la ECJ pueda contagiarse mediante un contacto casual con los enfermos. Desde que la ECJ se describiera por primera vez, menos de 1% de los casos se han probado como adquiridos más allá de toda duda.
Si bien la ECJ puede transmitirse de persona a persona, el riesgo de que esto ocurra es sumamente bajo. La ECJ no parece poder transmitirse a través del aire o al tocar a otra persona o mediante la mayoría de las formas de contacto casual. Los cónyuges y otros miembros de la familia de pacientes con ECJ esporádica no están sometidos a un riesgo mayor de contraer la enfermedad que la población en general (excepto en los casos obviamente hereditarios respecto de los hijos y otros descendientes).
Forma iatrogénica: El contacto directo o indirecto con el tejido cerebral y el líquido de la médula espinal de los pacientes infectados debe evitarse para impedir la transmisión de la enfermedad a través de estos materiales. En unos cuantos casos muy raros pero perfectamente demostrados, la ECJ se ha propagado a otras personas a raíz de injertos de duramadre (una de las meninges, tejidos que cubren el cerebro), córneas trasplantadas, implantación de electrodos inadecuadamente esterilizados en el cerebro e inyecciones de hormona somatotropa contaminada obtenida de glándulas pituitarias humanas tomadas de cadáveres. Los médicos llaman a estos casos —provocados por procedimientos médicos— "casos iatrogénicos".
Nueva variante: La enfermedad de Creutzfeldt-Jakob variante o nueva variante (ECJv o ECJnv) fue descrita en el Reino Unido y en Francia, y comienza principalmente con síntomas psiquiátricos. Afecta a pacientes más jóvenes que los de otros tipos de ECJ y tiene una duración más larga de lo ordinario desde el comienzo de los síntomas hasta la muerte. Fue descubierta en 1996 y es el tipo más relacionado con la exposición al prion responsable del mal de la vaca loca. Se cree que la ECJv es adquirida a partir del ganado infectado con EEB.
Síntomas
Los síntomas de la ECJ pueden incluir cualquiera de los siguientes:
- Demencia que empeora rápidamente en el transcurso de unas pocas semanas o meses
- Visión borrosa (algunas veces)
- Cambios en la marcha (forma de caminar)
- Confusión o desorientación
- Alucinaciones (ver o escuchar cosas que no existen)
- Falta de coordinación (por ejemplo, tropezones y caídas)
- Rigidez muscular, fasciculaciones
- Sensaciones de estar nervioso o sobresaltado.
- Cambios de personalidad
- Somnolencia
- Convulsiones o movimientos espasmódicos repentinos
- Dificultad para hablar
Pruebas y exámenes
A comienzos de la enfermedad, una evaluación del sistema nervioso y del estado mental mostrará problemas de memoria y el pensamiento. Posteriormente en el transcurso de la enfermedad, una evaluación del sistema motor (un examen para evaluar los reflejos musculares, la fuerza, la coordinación y otras funciones físicas) puede mostrar:
- Reflejos anormales o aumento de la respuesta de los reflejos normales
- Incremento del tono muscular
- Fasciculaciones y espasmos musculares
- Respuesta de sobresalto fuerte
- Debilidad y pérdida del tejido muscular (atrofia muscular)
Hay pérdida de la coordinación y cambios en el cerebelo. Esta es la zona del cerebro que controla la coordinación. Un examen [[ocular muestra zonas de ceguera que la persona puede no notar.
Los exámenes que se utilizan para diagnosticar esta afección pueden incluir:
- Exámenes de sangre para descartar otras formas de demencia y para buscar marcadores que algunas veces se presentan con la enfermedad
- Tomografía computarizada del cerebro
- Electroencefalografía (EEG)
- Resonancia magnética del cerebro
- Punción raquídea para evaluar una proteína llamada 14-3-3
La enfermedad solo se puede confirmar mediante una biopsia del cerebro o una autopsia. Hoy en día, es muy poco frecuente que se haga una biopsia del cerebro para buscar esta enfermedad.
Tratamiento
No existe algún tratamiento que pueda curar, mejorar ni siquiera controlar la sintomatología en la enfermedad de Creutzfeldt-Jakob. Los investigadores han sometido a prueba muchos fármacos, entre ellos la amantadina, los esteroides, el interferón, el aciclovir, la clorpromazina, y diversos agentes antivirales y antibióticos. No obstante, ninguno de estos tratamientos ha demostrado ser beneficioso.
El único tratamiento posible de la ECJ tiene como propósito principal aliviar los síntomas hasta donde sea posible y mejorar la calidad de vida del paciente. Las drogas opiáceas pueden ayudar a reducir el dolor si se presenta, y el clonazepam y el valproato de sodio pueden ayudar a paliar el mioclono. Durante las últimas etapas de la enfermedad, cambiar de posición al paciente ayuda a evitar lesiones y escaras, propias de la postración en cama. Puede emplearse un catéter para drenar la orina si el paciente no puede controlar la función de la vejiga y también puede utilizarse alimentación artificial, incluyendo líquidos intravenosos.
El objetivo del tratamiento es brindar un ambiente seguro, controlar el comportamiento agresivo o agitado y satisfacer las necesidades de la persona. Esto puede requerir vigilancia y asistencia ya sea en el hogar o en un centro de cuidados médicos. La terapia familiar le puede ayudar a la familia a enfrentar mejor los cambios necesarios para la atención en el hogar.
Las personas con esta enfermedad pueden necesitar ayuda para controlar las conductas inaceptables o peligrosas. Esto consiste en recompensar las conductas positivas e ignorar las negativas (cuando es seguro hacerlo). También pueden necesitar ayuda para orientarse con respecto a sus alrededores. En ocasiones, es necesario usar medicamentos para controlar la agresión.
Pronóstico
El desenlace clínico de la ECJ es muy desalentador. Las personas con el tipo esporádico de esta enfermedad son incapaces de cuidar de sí mismas al cabo de 6 meses o menos después del inicio de los síntomas.
El trastorno es mortal en un tiempo corto, generalmente en cuestión de 8 meses. Las personas que tienen la variante de ECJ empeoran más lentamente, pero la afección igualmente es mortal. Unas pocas personas sobreviven hasta 1 o 2 años. La causa de la muerte por lo general es infección, insuficiencia cardíaca o insuficiencia respiratoria.
El curso de la ECJ es:
- Infección con la enfermedad
- Pérdida de la capacidad de interactuar con los demás
- Pérdida de capacidad para desempeñarse o cuidar de sí mismo
- Muerte
Prevención
El equipo médico que pueda estar contaminado se debe retirar del servicio y debe desecharse. Las personas con casos conocidos de la ECJ no deben donar córneas ni otros tejidos corporales.
En la actualidad, la mayoría de los países tienen pautas estrictas para el manejo de las vacas infectadas con el fin de evitar la transmisión de la ECJ a los humanos.
Fuentes
- https://www.google.com/url?sa=t&rct=j&q=&esrc=s&source=web&cd=15&cad=rja&uact=8&ved=2ahUKEwix8eHmp-jdAhUMnlkKHY5RAHsQFjAOegQIAxAC&url=http%3A%2F%2Fwww.medicinaoral.com%2Fmedoralfree01%2Fv10i3%2Fmedoralv10i3p210.pdf&usg=AOvVaw0w3FayFCRweQfbbMkU6M4K
- https://www.fundacioncjd.com/sobre-el-cjd/
- https://es.slideshare.net/IgnacioDiaz/sndrome-de-jacob-investigacin-escolar
- https://medlineplus.gov/spanish/ency/article/000788.htm
- https://www.mayoclinic.org/es-es/diseases-conditions/creutzfeldt-jakob-disease/symptoms-causes/syc-20371226